このような症状でお困りではありませんか?
その痛み、諦めずにご相談ください
- 肩が痛い
- 肩が上がらない
- 夜に疼くように痛くて眠れない
- 慢性的に痛みが続く
- 腕の付け根が痛い
- 高い所に手が届かない
当院院長は、日本肩関節学会 代議員をつとめる肩関節疾患の専門医です。
当院の肩関節などの痛みに対する治療は、日本整形外科学会専門医であり、日本肩関節学会代議員を務める院長が責任を持って行っています。これまで、肩関節疾患を専門とし、長年の臨床経験を積んでまいりました。中でも信原病院では、信原先生の指導の元、学会発表をし、論文を書き、肩関節外科医として鍛えていただきました。第6回国際肩関節外科学会(Helsinki)では、Best Oral Presentation Award(国際肩関節学会賞)を受賞しました。これまでの経験を生かし、当院では50肩(凍結肩)の痛みに対して、院長が超音波エコーを駆使しながら、サイレントマニピュレーション(非観血的関節受動術)による最新の治療を行っています。
第6回国際肩関節外科学会(Helsinki)でBest Oral Presentation Award(国際肩関節学会賞)を受賞
肩の痛みについて
肩の痛みで日常生活に支障をきたし、悩まれている方も多いのではないでしょうか。治ったと思ったらまた再発したり、湿布や薬で何とか症状をおさえているけど、慢性的に痛みが続いていたり、そのような方は、是非当院へご相談ください。痛みに対して、正確な診断と的確な治療を行い、必要に応じて理学療法士による運動器リハビリテーションも組み合わせ、根治を目指しています。
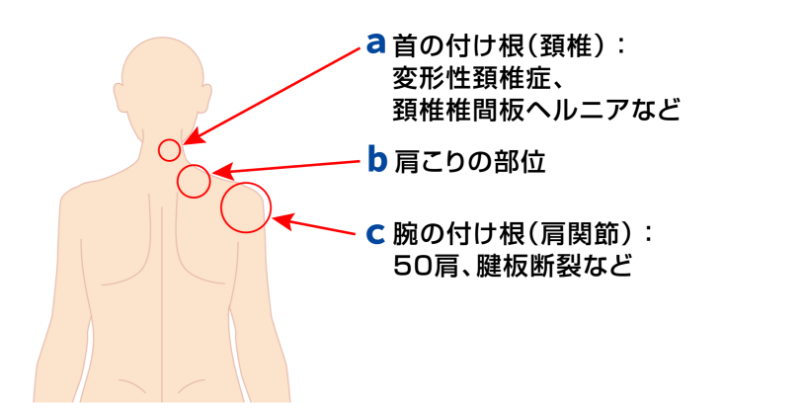
「肩の痛み」の痛みの部位は2つに分けられます
首の付け根の痛み
肩が凝ったり、首を回すと手が痺れたりします。首の骨である頚椎の加齢変化やパソコン作業での姿勢が原因です。
ハイドロリリースという超音波エコー下で注射を打つと瞬時に痛みがとれることもあります。ご高齢の方は脊椎の不良姿勢が原因のこともありリハビリによる運動療法が必要です。
腕の付け根の痛み
首を回しても痛くはなく、手を上にあげると痛くなる場合は「腕の付け根」に原因があります。
ここは肩関節といって、五十肩などの原因部位です。肩の腱に石灰が溜まって急に痛くなることもあります。体外衝撃波治療(自由診療)を行えば注射をせずに石灰を除去し、痛みを軽減することも可能です。
肩こり
「肩こり」という言葉は、文豪夏目漱石が明治42年に発表した「門」という小説の中で肩に対して「こる」という言葉を初めて使っています(※)。肩こりは病名ではなく自覚症状であり、頚から肩甲部(首の付け根から肩の付け根)にかけての筋緊張感(こり感)、重圧感、及び鈍痛の総称を指します。具体的には頚椎と肩関節の間にある僧帽筋と肩甲挙筋という筋肉の部位に症状が出現します。厚労省の国民生活基礎調査における国民の有訴率で肩こりは女性の第1位、男性の第2位です。肩が痛いという場合、肩こりに加えて、図のように頚椎(首の付け根)と肩関節(腕の付け根)からの症状を区別することが必要です。
(※)「・・・指で圧して見ると、頸と肩の継ぎ目の少し背中に寄った局部が石の様に凝っていた。・・・・」
原因と病態
過労、体型、不良姿勢(猫背、スマホネック)、精神的緊張、運動不足や筋力低下などによる僧帽筋や肩甲挙筋などの筋肉の疲労と動きが悪くなることにより、筋肉の間を通過する神経が引っ張られ症状を出すことが原因の一つと言われています。群馬大学の研究では肩こりの発現には姿勢不良と筋肉量が少ないことが関係しているようです。そのほかに頚椎のヘルニアや変形性頚椎症、肩関節疾患(五十肩や腱板断裂)などにより二次的に肩こりが起こることもあります。
診断
頚椎からの症状や肩関節からの症状を否定した上で診断します。脊椎の姿勢不良などはレントゲンで評価が可能です。純粋な肩こりの場合は、押さえると神経の通る部位に一致して「ここが痛い」という部位があります。
治療・予防
頑固な痛みの場合は、当院で行っている超音波エコー(運動器エコー)を見ながらハイドロリリースという注射を行うと、直後から肩こりが消失することがあります。ただし、長年の姿勢不良や筋力低下などが原因である場合は、何日かするとまた痛みが再発することもあり、当院の運動器リハビリで姿勢を矯正し、筋力をつけることにより症状を改善させます。
変形性頚椎症
人間は頚椎(首)、胸椎(背中)、腰椎(腰)、仙椎(お尻)がつながった脊椎という骨を体の中心に持つ(脊椎)動物であり、二足歩行になって以降、首や腰に負担がかかるようになったと言われています。脊椎の中には脊髄という神経があり、頚椎からは肩から両手、そして背中に向かう神経の枝を出します。腰椎からは臀部や足に向かって神経の枝が出ます。加齢により頚椎の骨の変形や姿勢不良により、首、背中、手に向かって痛みや痺れが出現するのが変形性頚椎症です。
原因と病態
頚椎には椎間板という線維軟骨を挟んで7つの骨があり、それぞれの隙間から7つの神経が出ていきます。加齢により頚椎の骨に棘ができたり、椎間板の軟骨が飛び出たりすると神経を圧迫して肩甲骨あたりや手に向かって電気が走るような痛みが出現することがあります(頚椎症性神経根症)。
診断・治療・予防
レントゲンを撮り、頚椎の状態を評価します。骨棘などがある場合は姿勢の不良が症状をさらにひどくすることがあります。稀に頚椎から出る神経のうち肩関節を支配する4番、5番の神経が強く圧迫されると手を頭の上に上げることができなくなることもあります。肩の腱板断裂との違いは肩関節の痛みがないことです。医師の診断で容易に区別が可能です。多くの場合、運動器リハビリで姿勢や首周囲の筋肉のバランスを整えると症状が軽減します。症状が続く場合は運動器エコーで頚椎から出る神経を見ながら、神経に針を刺すことなく、正確にその周囲に注射(頚部神経根ブロック)をすると劇的に症状が改善します。姿勢不良が症状増悪の原因である場合、症状を再発させないために首の周囲の筋力低下や猫背の改善のために運動器リハビリを十分に行う必要があります。
五十肩(肩関節周囲炎:凍結肩)
肩関節(腕の付け根)の痛みと運動制限をきたす疾患を保険病名では「肩関節周囲炎」と言います。この中には肩関節のインナーマッスルである腱板が切れる「肩腱板断裂」や肩の腱の中に石灰がたまる「肩石灰性腱炎」なども含まれます。このような明らかな原因がなく、中年以後、50歳代に多く発症し、ある時から肩関節の動きが悪くなり、頭の上のものが取りづらくなったり、女性では背中に手が回しにくくなったりする症状が出現することがあります。夜間に肩の痛みで目が覚めることもあります。この様な状態を一般には「五十肩」と言われています。江戸時代に発行された「俚言集覧」という俗語辞典に「凡、人五十歳ばかりの時、手腕、関節痛むことあり、程過ぎれば薬せずして癒ゆるものなり、俗にこれを五十腕とも五十肩ともいう。」これが今でも延々と世間に引き継がれ、「五十肩だね、放っておいたら自然に治るよ」との誤解が広がった一因と考えています。真の五十肩は自然には治らないことは国内外の研究の結果、現在では証明されており、肩関節専門医には周知の事実となっています。私が代議員を務める社団法人日本肩関節学会では、五十肩という病名に対する誤解が多いことから欧米の学会の病名に従って、「凍結肩:Frozen shoulder」という言葉に統一することが昨年正式に決まりました。肩の動きの制限があまりなく、肩の痛みが出て、自然に治った様なもの(腱板炎や肩峰下滑液包炎など)は五十肩(凍結肩)ではないのですが、世間で言われている五十肩はこの様なものを含めて理解されています。その結果、自然に治ると思って半年から1年も病院に行かず経過を見て、肩の動きがさらに悪くなって来院される場合が多いです。
原因と病態
中高年以降に起こるため、加齢により肩関節についている腱が痛んだり、靭帯や関節の袋が縮んだり(癒着と言います)することが原因で関節の動きが悪くなり、また関節の中の圧が高くなったりして、夜間の痛みが出現します。何らかの軽微な外傷(車の後ろのものをとったりしたときに肩を捻ったり)があることもあります。私の師匠であり、日本肩関節学会の創始者の一人で恩師でもある兵庫の故信原克哉院長は肩を構成するインナーマッスルの内、棘上筋と棘下筋の間の「腱板疎部」という神経や血流の多い部位の癒着が原因であることを提唱しました。糖尿病や甲状腺の病気がある人や心臓のペースメーカー挿入や乳がんの手術を契機として発症することもあります。
診断
運動器エコーやレントゲン検査で腱の断裂や骨折などの明らかな所見がないこと、痛くない方の肩関節の動きの範囲(可動域)に比べて、他動的(医師が動かして)に可動域が半分以下になっていること、夜間の痛みがあること、症状が1〜2ヶ月は続いていることなどを参考に診断します。肩関節の拘縮あるいは可動域制限がなければ五十肩とは言いません。
治療・予防
痛みが強い場合は関節内に注射をすることもありますが、まずは関節の動きをよくするために理学療法士による運動器リハビリテーションを行います。肩関節を専門とする医師の診察により、運動器リハビリでよくなっていく可能性がある方とそうではない方が判断できます。後者の場合、当院ではサイレントマニピュレーションという手技を肩専門の整形外科医が行います。「非観血的関節授動術」として保険適応で治療が可能です。具体的には肩関節を支配する5番目と6番目の頚部神経の周囲に局所伝達麻酔を運動器エコー下に行い、肩関節周囲が無痛になったことを確認した後、動きが悪くなった肩関節を医師が動かして小さくなった関節包(関節の袋)や靱帯を少しずつ伸ばし広げることをします。麻酔が効いているので痛みはほとんどありません。麻酔の時間を入れても30分程度で終わります。全身麻酔のように意識がなくなることもなく、患者様と話をしながら進めていきます。1時間ほど待合室で休憩した後、帰宅していただきます。当日入浴も可能です。脱臼や骨折などの合併症を引き起こさないためにもサイレントマニピュレーションは経験のある肩関節専門医が行うことが安全だと考えます。マニピュレーション施行直後から肩の動きは良くなり、痛みも劇的に改善しますが、体が治ろうとする反応で2〜3週間ほどは広げた関節の袋や靭帯が元のように引っ付く(癒着と言います)ことがあり、その予防のために運動器リハビリを1ヶ月ほど続けることも大切です。
肩石灰性腱炎
肩関節を構成するインナーマッスルである腱板に石灰が沈着し、腱の表層の肩峰下滑液包という組織に炎症が波及し痛みを起こす疾患です。中年以降の女性に多く、明らかな外傷などがなく、突然(特に夜間)肩に激痛を訴えて翌日、痛いほうの手を抱えるように来院されることが経験的に多いです。
原因と病態
大学院在学中に病理学教室で肩の石灰沈着の病態を研究したのですが、現在においてもその発症のメカニズムは完全には解明されておりません。中年以降に多いこと、肉体労働者(ブルーワーカー)より事務作業などを行う人(ホワイトワーカー)に多いこと、引越しの掃除、ボーリングや投球動作などを久しぶりに行った後に発症することがあります。私が研究した結果から、加齢により弱った腱組織の微小断裂により変性したコラーゲン線維から石灰化が起こることが発症の機転の一つと考えております。ちなみに私も以前久しぶりに野球をした翌日に発症したことがあります。私が直接ご指導いただいたことがある有名なカナダの整形外科及び病理学者のUthoff(ユートフ)教授は遺伝子解析で石灰沈着を起こしやすい体質(ヒト白血球抗原;HLAの関与)があることも報告しています。
診断
レントゲン検査で肩関節のインナーマッスルである腱板に石灰沈着の像を確認し、痛みの部位と一致すれば診断できます。腱板断裂などを除外するために運動器エコーの検査を行うと、レントゲンで映らない様な石灰の沈着を見つけることもあります。
治療・予防
痛みが強い場合は、運動器エコー下に局所麻酔剤を使って、直接石灰の穿刺と吸引を行うことが可能です。痛みも直後から軽減することが多いですが、石灰が沈着してからの期間が長いと石灰がチョークのように硬くなっていることがあります。その場合は当院に設置してある「集束型」体外衝撃波装置を使って衝撃波を皮膚の上から照射すると痛みの早期の軽減と石灰吸収の促進が起き、組織の再生治療が可能です(自由診療になります)。「集束型」体外衝撃波装置は設置しているところがまだ少なく、また医師しか使用できません。正確に治療を行うために、日本運動器 SHOCK WAVE研究会では2022年より施行医師の試験による認定制を開始しています。石灰の吸収を早め、弱ったインナーマッスルを強くし、再発を防ぐために運動器リハビリを行うことも大切です。
肩腱板損傷/断裂
腱板とは肩関節を構成する肩甲骨から上腕骨頭(腕の付け根の骨)に向かってつく4つの筋腱(棘上筋、棘下筋、肩甲下筋、小円筋)の呼称です。腱板は日常生活で手を頭の上にあげたり、物を持ち上げたりするのに腕の付け根の肩関節を安定させるために重要なインナーマッスルです。投球動作やボクシングなど上半身と手を使うスポーツのスキルアップにも大事な腱です。腱板断裂はこれらの腱の断裂のことを意味します。
原因と病態
50〜60歳代に多く、加齢により腱の変性(老化した状態)を基盤として、軽微な外傷(物を急に持ち上げた、手をついて転倒したなど)で切れることがあり、本人が自覚していないこともあります。一般住民を対象として、運動器エコーを用いた研究によると50歳以上の4人に1人に腱板断裂が見られており、加齢とともに断裂の頻度は増加し、70歳代では50%以上に断裂が見られたとの報告があります。また若年者にも頻度は極端に少ないのですが、発症することがあります。プロ野球投手(棘上筋)やバレーボール選手(棘下筋)などによる外傷性損傷がほとんどです。
診断
肩関節専門の整形外科医であれば理学所見(診察)でほぼ診断可能です。また断裂が比較的大きい場合は断裂部を直接皮膚の上から触知することも可能です。主な症状は肩の挙上制限(手を頭上に上げにくい)、と挙上途中の痛み、夜間痛で睡眠が取れない、などです。五十肩(凍結肩)と根本的に違うのは肩関節の拘縮がなく、痛みはあっても挙上が可能であることが多く、医師が手を持って挙上すると頭上まで上げることができます。ただし、腱が切れているので手を挙げると途中で肩関節の屋根の骨(肩峰)に接触し痛みや引っかかり感や軋轢音を確認できます。近年の整形外科に特化した運動器エコーの画像処理能力の進歩と高周波理リニアプローブの開発による浅部組織の画質向上により、MRIを撮像しなくても断裂の有無を確定診断できます。腱板の断裂があると、肩甲骨に付着している筋肉の萎縮(痩せていること)が医師の視診で容易にわかります。完全断裂では手を全く挙上できないこともあります。この場合は頚椎からの症状の可能性もあり、詳細な診察で鑑別が可能です。
治療・予防
腱板の全てが断裂するわけではないので、残っている腱板の機能を強くする腱板訓練、また姿勢不良による腱板の引っ掛かりや摩耗を防ぎ、肩甲骨や肋骨の動き(肩甲胸郭関節の動き)を改善するために、肩関節に精通した理学療法士による運動器リハビリテーションがとても重要です。痛みが強い場合はヒアルロン酸の注射などで8割以上の方は手術まで至らずに症状を軽減することが可能です。それでも症状が改善しなければ関節鏡を使った腱板の修復も行われています。開業する前までは私も数多く行ってきました。手術が必要かの判断は私を含めた肩関節の専門医に診てもらうべきです。